Lõua abstsess. Paremal submandibulaarse piirkonna odontogeenne flegmon
Odontogeensed abstsessid ja lõualuu flegmoonid on levinud, kuna need võivad tekkida odontogeensete infektsioonide rühma mis tahes haigusega - periodontiit, periostiit, osteomüeliit, hammaste kinnijäämine ja düstoopia, mädanevad tsüstid, alveoliit jne.
Abstsess- See on pehmete kudede piiratud mädane põletik.
Flegmon- rakuliste ruumide, nahaaluse rasva, interfastsiaalsete ruumide ja muude pehmete kudede difuusne mädane-nekrootiline põletik. Eristage mädast, anaeroobset või mädanevat flegmoni.
Abstsesside ja flegmoonide tekitajad on stafülokokid, streptokokid, harva Pseudomonas aeruginosa, Escherichia coli, anaeroobid.
Nakkuse levik toimub sageli kontakti teel, piki lümfivoolu või lümfivooluga.
Haiguse algusele eelneb sageli äge hingamisteede infektsioon, gripp, tonsilliit, alajahtumine, ülekuumenemine, stress, aneemia, hamba väljatõmbamine, trauma jne.
Abstsesside ja flegmooni kliinikus eristatakse ägedat ja alaägedat staadiumit. Ägedat staadiumi iseloomustab kohalike põletikunähtude (turse, hüperemia, valu, infiltraatide moodustumine, düsfunktsioon) suurenemine, väljendunud üldised kehareaktsioonid palaviku, palaviku, halb enesetunne, peavalu, leukotsütoos veres. Kui abstsessi õigeaegset avamist ei toimu (fistuli kaudu või kirurgiliselt), võib nakkus- ja põletikuline protsess levida naaberanatoomilistesse piirkondadesse, koljuõõnde, kaela sügavatesse rakuruumidesse ja mediastiinumi. Sellega seoses võivad tekkida sellised tüsistused nagu kõvakesta siinuste tromboos, meningoentsefaliit, mediastiniit, lõualuude sekundaarne hävitav osteomüeliit ja sepsis.
Ravi seisneb mädase fookuse laias avamises ja äravoolus, mõnikord on vaja teha mitu sisselõiget ülalõualuu süvendisse, mädase haava igapäevast pesemist antiseptiliste lahustega, passiivset ja aktiivset immuniseerimist, desensibiliseeriva ravi ja hormoonravi kasutuselevõttu, ja võõrutusinfusioonravi. Viiakse läbi vee-soola ainevahetuse normaliseerimine.
Iga päev on vaja jälgida haava seisundit ja üldist heaolu, vererõhku, temperatuuri, diureesi, isiklikku hügieeni. Kui ägedad põletikulised ilmingud taanduvad, määratakse füsioterapeutiline ravi (elektroforees, UHF, mikrolaineahi jne).
Selliste patsientide toitumine peaks olema kõrge kalorsusega, säästlik ja vitamiinirikas.
Praegu on näo-lõualuu piirkonna flegmoni jaoks mitu klassifitseerimisskeemi. Praktilise hambaravi seisukohalt on soovitatav rakendada topograafilistel ja anatoomilistel põhimõtetel üles ehitatud Evdokimovi skeemi:
- Abstsessid ja flegmoon, lokaliseeritud ülemise lõualuu piirkonnas:
- infraorbitaalne piirkond;
- sigomaatiline piirkond;
- orbiidi piirkond;
- ajaline lohk;
- infratemporaalsed ja pterygopalatine fossae.
- Abstsessid ja flegmoon, lokaliseeritud alalõuas:
- lõua piirkond;
- bukaalne piirkond;
- submandibulaarne piirkond;
- perifarüngeaalne ruum;
- pterigoid-lõualuu ruum;
- kõrvasüljenäärme süljenäärme alad ja retromaxillary fossa.
- Suupõhja abstsessid ja flegmoon.
- Kaela abstsessid ja flegmoon (pindmine ja sügav).
Infraorbitaalse piirkonna piirid:ülemine - orbiidi alumine serv, alumine - ülemise lõualuu alveolaarne protsess; sisemine - pirnikujulise ava serv; välimine - zygomatic-maxillary õmblus.
infektsioonikolded parodondis 543 | 345 hambad, haavad, infraorbitaalse piirkonna naha nakkuslikud ja põletikulised kahjustused, nakatumine anesteesia ajal.
Sümptomid: tugev pulseeriv valu, infraorbitaalse piirkonna kudede turse, silmalaugud, infiltraat, mis määratakse suu vestibüüli kaare piirkonnas, valu palpeerimisel, kõikumine abstsessi küpsemise ajal.
Sügomaatilise piirkonna abstsessid ja flegmon
Sügomaatilise piirkonna piirid:ülemine - ajalise piirkonna anteroinferior osa ja orbiidi alumine serv; alumine - bukaalse piirkonna eesmine-ülemine osa; eesmine - zygomatic-maxillary õmblus; tagumine - zygomatic-temporaalne õmblus.
Peamised nakkuse allikad ja viisid: infektsioonikolded parodondis 654 | 456 hambad, haavad, sigomaatilise piirkonna naha nakkus- ja põletikulised protsessid, infektsioon infiltratsioonianesteesia ajal, nakkuse levik põse- ja infraorbitaalsest piirkonnast.
Sümptomid: sügomaatilise piirkonna kudede infiltratsioon, silmalaugude turse, naha hüperemia, kõikumine mädanemise ajal, mõõdukas valu, piiratud suu avanemine, mõõdukas mürgistus.
Orbiidi abstsessid ja flegmoon
Piirkonna piirid: silmamuna seinad.
Peamised nakkuse allikad ja viisid: parodontaalse infektsiooni kolded 543 | 345 hambad, haavad, naha ja silmalaugude nakkus- ja põletikulised kahjustused, nakkuse levik piki ülalõua põskkoopa pikkust, infraorbitaalne piirkond, sügomaatiline piirkond, infratemporaalne ja pterygopalatine fossae.
Sümptomid: silmalaugude ja konjunktiivi tugev turse; eksoftalmos, silmamuna piiratud liikumine, diploopia, osaline või täielik pimedus, üldine reaktsioon leukotsütoosi kujul, palavik, joobeseisundi sümptomid.
Põsepiirkonna abstsessid ja flegmoon
Piirkonna piirid:ülemine - sigomaatilise luu alumine serv, alumine - alalõualuu alumine serv, eesmine - joon, mis ühendab põskkoopa-lõualuu õmblust suu nurgaga, tagumine - mälumislihase eesmine serv.
Selles piirkonnas eristatakse pindmisi ja sügavaid flegmoone ja abstsesse (põselihase suhtes).
Peamised nakkuse allikad: infektsioonikolded mõlema lõualuu purihammaste ja premolaaride parodondis, haavad, nakkuslikud ja põletikulised protsessid piki infraorbitaalset, sigomaatilise ja kõrvasülje-närimispiirkonna pikkust.
Sümptomid: põsepiirkonna ja silmalaugude kudede infiltratsioon; hüpereemia ja naha pinge infiltraadi kohal; valu, mida süvendab infiltraadi palpatsioon ja suu avamine; kõikumine infiltraadi keskosas, üldine seisund on rahuldav, sügava flegmoni ja abstsessidega, suuõõnes ilmnevad lokaalsed põletikunähud.
Infratemporaalse piirkonna abstsessid ja flegmoon
Infratemporaalse lohu piirid:ülemine - põhiluu infratemporaalne hari, alumine - põse-neelu sidekirme, eesmine - ülemise lõualuu tuberkuloos ja sigomaatiline luu, tagumine - stüloidne protsess koos selle külge kinnitatud lihastega, välimine - alumise lõualuu haru sisepind.
Peamised nakkuse allikad ja viisid: infektsioonikolded parodondis 87 | 78 hammast, infektsioon juhtivuse anesteesia ajal ülemise lõualuu tuberkulli juures, nakkuse levik piki pterygo-maxillary ruumi, põsepiirkonda.
Sümptomid: tugev valu infiltraadi piirkonnas isegi puhkeasendis, mis kiirgub pea vastavasse poole, mida süvendab suu avamine; kohalikud põletikunähud ei ole sügavalt paikneva infiltraadi tõttu väljendunud; pehmete kudede turse sügomaatilise kaare kohal ja all; suuõõnes paikneb infiltraat suu vestibüüli kaare tagumistel osadel, palpatsioonil valulik; selle kohal olev limaskest on hüpereemiline; väljenduvad joobeseisundi sümptomid.
Temporaalse piirkonna abstsessid ja flegmoon
Ajalise piirkonna piirid:ülemine ja seljaosa on otsmiku- ja parietaalluu ajutine joon, alumine on põhiluu infratemporaalne hari, sisemine on otsmiku-, oimu-, parietaal- ja pealuudest moodustunud ajaline platvorm, välimine on põikluu kaar. .
Pindmised abstsessid ja flegmoonid paiknevad naha ja oimuliku aponeuroosi vahel, oimusaponeuroosi ja oimulihase vahel ning sügavad, mis paiknevad oimulihase ja oimuluu põhja vahel.
Peamised nakkuse allikad ja viisid: ajalise piirkonna naha haavad ja nakkuslikud ja põletikulised kahjustused, nakkuse levik infratemporaalsest lohust, põsepiirkonnast, kõrvasülje-närimispiirkonnast.
Sümptomid: mädase fookuse pindmise lokaliseerimisega ilmneb ajalise piirkonna pehmete kudede väljendunud turse, naha hüperemia, valu, mida süvendab palpatsioon, ja kõikumine.
Sügava flegmoni ja abstsesside korral tulevad esile tugev spontaanne valu, lõualuu põletikuline kontraktuur, mõõdukas turse ja naha hüperemia, väljenduvad joobeseisundi sümptomid.
Parotid-närimispiirkonna abstsessid ja flegmoon
Piirid:ülemine - sigomaatilise kaare põskkoopa alumine serv, alumine - alalõualuu keha alumine serv, eesmine - mälumispiirkonna eesmine serv, tagumine - alumise lõualuu haru tagumine serv.
Pindmised flegmoonid ja abstsessid paiknevad naha ja parotid-närimisfastsia ja alalõualuu haru välispinna vahel.
Sügavad abstsessid ja flegmoon paiknevad närimislihase ja alalõualuu haru välispinna vahel.
Peamised nakkuse allikad ja viisid: odontogeense infektsiooni kolded kolmandate purihammaste piirkonnas, haavad, parotiid-närimispiirkonna naha nakkus- ja põletikulised protsessid, nakkuse levik põsepiirkonnast, retromaxillary, submandibular, parotid süljenäärmed.
Sümptomid: pindmiste abstsesside ja flegmoniga, parotid-närimispiirkonna pehmete kudede terav turse, naha hüperemia infiltraadi kohal, valu, mida süvendab palpatsioon ja suu avamine, kõikumine, lõualuu mõõdukas kontraktuur. Sügava flegmoni ja abstsessidega - intensiivne valu suu avamisel ja puhkeasendis, väljendunud lõualuu kontraktuur, mõõdukas pehmete kudede turse, rohkem väljendunud üldised põletikunähud.
Ülalõualuu tagumise piirkonna abstsessid ja flegmoon
Piirkonna piirid:ülemine - välimine kuulmekäik, alumine - kõrvasüljenäärme alumine poolus, eesmine - alalõualuu haru tagumine serv, tagumine - oimusluu ja sternocleidomastoid lihase mastoidprotsess, oimusluu sisemine - stüloidne protsess koos selle külge kinnitatud lihastega ; väline - parotid-närimine fastsia.
Peamised nakkuse allikad ja viisid: tagumise ülalõualuu piirkonna haavad ning nakkuslikud ja põletikulised kahjustused, nakkuse levik kõrvasülje-närimispiirkonnast, submandibulaarsest, pterygo-maxillary ruumist, parotiidse süljenäärme piirkonnast.
Sümptomid: valu alalõualuu piirkonnas, mida süvendab suu avanemine, pehmete kudede turse, naha pinge ja hüperemia infiltraadi kohal, fluktuatsioon, mõõdukas lõualuu kontraktuur, üldised põletikunähud.
Pterygo-lõualuu ruumi abstsessid ja flegmon
Piirid: välimine - alumise lõualuu haru sisepind ja alumine - ajaline lihas, sisemine, tagumine ja alumine - mediaalse pterigoidlihase välispind, ülemine - välimine pterigoidlihas, eesmine - põse-neelulihas õmblus.
Peamised nakkuse allikad ja viisid: alalõua kolmandate purihammaste periodontaalse infektsiooni kolded, infektsioon alveolaarnärvi juhtivuse anesteesia ajal, nakkuse levik palatinaalsetest mandlitest.
Sümptomid: suu piiratud avanemine, kurguvalu, mida süvendab allaneelamine, supramaksillaarse piirkonna sügav palpatsioon võib paljastada suu limaskesta infiltratsiooni, hüpereemia ja turse pterygomandibulaarse voldi piirkonnas, raske aseptiline seisund, mürgistus.
Perifarüngeaalse ruumi abstsessid ja flegmoon
Piirid: välimine - mediaalne pterigoidlihas, sisemine - neelu külgsein ja lihas, mis tõstab ja venitab pehmet suulagi, eesmine - interpterygoid fastsia, tagumine - külgmised faatsia kannused, mis ulatuvad prevertebraalsest fastsiast kuni neelu seinani, alumine - submandibulaarne süljenääre.
 |
| Riis. a - frontaaltasand: 1 - närimislihas; 2- mediaalne pterigoidlihas; 3 - külgmine pterigoidlihas; 4 - ajaline lihas; 6 - alumine lõualuu; 7 - neelu külgsein; b - horisontaaltasand: 1 - närimislihas; 2 - mediaalne pterigoidlihas; 3 - parotid nääre; 4 - neelu-prevertebraalne fastsia; 5 - põletikuline infiltraat; 6 - alumine lõualuu; 7 - stülodiafragma; 8 - palatine mandlid; 9 - sisemine unearter; 10 - sisemine kägiveen; 11 - tagumine perifarüngeaalne ruum |
Peamised nakkuse allikad ja viisid: haavad, neelu limaskesta infektsioossed ja põletikulised protsessid, infektsiooni levik pterygo-maxillary ruumist, submandibulaarsest piirkonnast, keelealusest, kõrvasülje-närimis- ja retromaxillaarsest piirkonnast, palatinaalsete mandlite küljelt.
Sümptomid: kurguvalu neelamisel ja rahuolekus, õhupuudus, submandibulaarse piirkonna pehmete kudede väljendunud turse, infiltraat asub sügaval, on palpeeritav alalõua nurga all, valulik, orofarünksi külgseina turse , neelu on asümmeetriline, üldine seisund on raske, väljendub alalõua kontraktuur.
Piirid:ülemine on suu põhja limaskest, alumine on lõualuu-hüoidlihas, välimine on alalõua keha sisepind, sisemine on genio-lingvaalne ja genio- hüoidlihas.
Peamised nakkuse allikad ja viisid: infektsioonikolded alalõua periodontaalsetes hammastes, sagedamini eespurihammaste ja purihammaste piirkonnas, haavad ning sublingvaalse piirkonna limaskesta, submandibulaarse süljenäärme eritusjuha nakkuslikud ja põletikulised kahjustused.
Sümptomid: valu keelealuses piirkonnas, mida süvendab neelamine, rääkimine, keele liigutamine, palpatsioon. Patsiendi välimus on iseloomulik: suu on poolavatud, sülg voolab välja, suust tuleb mädane lõhn. Suu avamine on piiratud. Keel on kaetud määrdunudhalli kattega, tõstetud. Suuõõne põhja limaskest on hüpereemiline, turse. Mõõduka raskusega üldine seisund.
Sublingvaalse piirkonna abstsessid ja flegmoon
Suupõhja flegmoon. Suupõhja flegmoon on suupõhja lihaste diafragma kohal ja all paiknevate kudede difuusne mädane põletik (sublingvaalsed ja submandibulaarsed piirkonnad).
Peamised nakkuse allikad ja viisid: infektsioonikolded alalõualuu hammaste parodondis, haavad, õõnsuse põhja limaskesta, lõuapiirkonna ja submandibulaarse piirkonna naha nakkus- ja põletikulised kahjustused, lõualuu taga ja perifarüngeaalruum.
Sümptomid: valu, mida süvendab neelamine, rääkimine, infiltraadi palpatsioon, õhupuudus, kuni lämbumiseni, patsiendi sundasend (istub pea ettepoole kallutatud, kannatav pilk, suu on pooleldi lahti, sülg voolab sellest välja); kõne on segane, suust tuleb ebameeldivat lõhna); infiltraat on hajus, nahk selle kohal on hüpereemiline, pinges, kõikumine on määratud; submandibulaarse piirkonna koed on tursed, keel on ülespoole tõusnud, turse, halli kattega; suuõõne põhja limaskest on hüpereemiline. Üldine seisund on raske, väljenduvad joobeseisundi sümptomid.
Keelepõhja abstsessid ja flegmoon
Keelepõhja piirid:ülemine - keele oma lihased, alumine lõualuu-hüoidlihas, välimine - lõug-hüoidlihas, välimine - parema ja vasaku külje lõua-hüoidlihased.
Peamised nakkuse allikad ja viisid: odontogeense infektsiooni koldeid ja alalõualuu hammaste parodondi, haavade ja keele limaskesta ja suupõhja nakkus- ja põletikukoldeid, nakkuse levikut külgnevatest piirkondadest.
Sümptomid: tugev valu keelepõhjas, mida süvendab neelamine, rääkimine, palpatsioon; suu on pooleldi lahti, sellest voolab sülg välja, suust tuleb haisu lõhna; keel on tõusnud, paistes, liigub suuõõnes raskustega; kõne ja hingamine on raskendatud, infiltraat asub hüoidluule lähemal, nahk selle kohal ei muutu; üldine seisund on raske, väljenduvad joobeseisundi sümptomid.
Suupõhja mäda-nekrootiline flegmon (Zhensul-Ludwigi stenokardia)
Haigus on haruldane. Haigustekitajaks on anaeroobne infektsioon sümbioosis Escherichia coli, streptokokkide jt.
Haigust iseloomustab patsiendi äge algus ja tõsine mürgistus, millega kaasneb kiiresti kasvav pehmete kudede turse, mis levib ülemistesse hingamisteedesse ja põhjustab lämbumist. Kehatemperatuur tõusis 40-41°C-ni, pulss 130-140 lööki minutis, võib tekkida šokk. Esimese kolme päeva jooksul on näo- ja kaelanahk kahvatu, maalähedase varjundiga, seejärel tekivad iseloomulikud pronksivärvi laigud. Infiltraat on valulik ja sellel pole selgeid piire. Kudedes tekib nekroos, mäda pole. Üldine seisund halveneb järsult ja järk-järgult, areneb sepsis. Süveneva kardiovaskulaarse puudulikkuse taustal võib patsiendi surm tekkida joobeseisundi ja hüpoksia tagajärjel. Ravi on kompleksne – haiglas.
Hambaarst peaks suutma diagnoosida abstsessi või flegmooni, määrata põletikulise protsessi lokaliseerimise topograafia, hinnata patsiendi seisundit, tuvastada kaasuvaid haigusi ja suunata patsient viivitamatult haigla mäda-septilise osakonda. Varem võib hambaarst läbi viia üldravi - välja kirjutada südame-, desensibiliseerivaid ravimeid, põletikuvastaseid ravimeid, valuvaigisteid. Ülemiste hingamisteede ummistuse ja sageneva lämbumise korral peaks hambaarst aitama hambaarsti trahheotoomia tegemisel.
Hambaarst saab osa võtta patsiendi ravist operatsioonijärgsel perioodil polikliinikus: haava niisutamine antiseptikutega, meditsiiniliste sidemete pealekandmine, hügieenimeetmed, suuõõne sanitaar, ennetusmeetmed, sanitaar- ja kasvatustöö.
"Kirurgilise hambaravi praktiline juhend"
A.V. Vjazmitina
Rasvkude paikneb siin kolmes kihis: esimene on nahaalune, millesse võib kuuluda nahaalune lihas, mis asub naha ja enda fastsia välimise kihi vahel, teine - oma fastsia ja lõualuu-hüoidi lihase vahel ( nn suupõhja alumine põrand) ja kolmas - ülalõualihase kohal, mida piiravad suupõhja limaskesta ja keelejuure lihased (joon. 2).
Suuõõne põranda keeruline topograafiline struktuur ei põhjusta mitte ainult flegmoni rasket kliinilist kulgu selles piirkonnas, vaid ka nende ravi raskusi. Neid asjaolusid muudab veelgi keerulisemaks asjaolu, et suuõõne põhja lihased on tihedalt läbi põimunud keelejuure lihastega ja moodustavad kompleksse lihas-fastsiaal-rakulise kompleksi, mille fastsiaalne sõlm on hüoidluu. . Selle piirkonna struktuuri keerukust raskendab ka submandibulaarsete ja keelealuste süljenäärmete paiknemine siin ning hingamis- ja seedesüsteemi esialgsete osade lähedus (joonis 3).
Lõua piirkonna abstsessid ja flegmoonid tekivad alalõua keskhammaste haiguste või naha pustuloossete haigustega nakatumise levikuga.
Abstsessi või flegmooni kliiniline kulg ei ole raske, lokaalne diagnoos on lihtne: rippuva "teise lõua" tõttu on nägu järsult piklik, suu on vabalt avatav, keel on normaalses asendis, nahk submentaalne piirkond kaasatakse kiiresti infiltratsiooni, ilmneb hüperemia. Infiltraat võib vabalt laskuda kaelale, kuna hüoidluu ei takista nakkuse levikut läbi pindmise rakuruumi. Selles kihis puudub ka kaela keskmine õmblus, mistõttu infiltraat võib vabalt levida mõlemale poole. Rinnaku käepidemesse jõudes ei tungi abstsess mediastiinumi, vaid levib nahaaluse koe kaudu rindkere esipinnale.
Submentaalse piirkonna pindmise rakukihi flegmoni kirurgilisel avamisel tehakse sisselõige sõltuvalt protsessi levimusest: kui abstsess asub lõuale lähemal, võib sisselõike teha mööda keskjoont või kaarekujuliselt. abstsessi alumine serv, justkui blokeerides selle edasise leviku tee. Kui abstsessi alumine piir määratakse hüoidluu projektsioonile lähemal, on kõige mõistlikum ja kosmeetiliselt põhjendatud horisontaalne sisselõige mööda ülemist kaelavolti.
Kaela ja rindkere esipinnal on ka kõige ratsionaalsem teha horisontaalseid lõikeid piki abstsessi alumist serva.
Põsepiirkonna flegmoon ja abstsessid. Bukaalne piirkond on suletud naerulihase, närimislihase enda, põskkoopakaare serva ja alalõua serva vahele. Nakkus tungib sellesse piirkonda ülemistest või alumistest suurtest purihammastest, harvemini koos mädase eksudaadi levikuga subperiosteaalsetest abstsessidest selles piirkonnas, sagedamini mäda leviku tagajärjel infratemporaalsest, pterygopalatine ja temporaalsest lohkidest. Näidatud nakkuse levikut soodustab loetletud rakuliste ruumide suhtlemine põse rasvkoe kaudu.
Mädane protsess võib levida samu rakulisi teid pidi ka vastupidises suunas, kui näiteks põse rasvkoe nakatumisel läbi kahjustatud limaskesta või hematogeenselt haavandilise stomatiidiga tekib esialgu põseabstsess, mis kiiresti. levib ja läheb hajusaks flegmoniks.
Nakkuse üldistamise esilekutsujaks on Bishi rasvatüki kaasamine põletikulisesse protsessi. Samal ajal halveneb haigus aeglase kulgemise taustal seisund nii lokaalselt kui ka üldiselt, mis on seletatav rasvatüki suhteliselt suure mahuga ja mis kõige tähtsam - toksiinide kiire imendumisega kõigist. huvitatud rakuruumid.
Teised lokaalsed sümptomid, mis viitavad sellele, et rasvatükk on protsessis kaasatud, on põskede, silmalaugude turse kiire suurenemine ning algselt valutu padjalaadse turse ilmnemine päev või isegi varem oimupiirkonnas põskkoopakaare kohal. Palpatsioonil määratakse "vale kõikumine", lihaste kontraktuur suureneb mõlema pterigoidlihase kaasamise tõttu protsessi.
Abstsessi ja veelgi enam põse flegmoni kirurgiline ravi ei ole hoolimata abstsessi nähtavast ligipääsetavusest lihtne. See on tingitud asjaolust, et eksudaat võib olla selle piirkonna erinevates kihtides. Kui põse välisküljel on turse tähtsusetu ja suuõõnes on märgata limaskesta teravat turset, näitab see abstsessi asukohta submukoosse kihi ja põselihase vahel. Sellise lokaliseerimisega saab lahkamist edukalt läbi viia limaskesta kaudu. Turse domineeriva väljapoole jaotumise korral, limaskesta protsessis suhteliselt vähe kaasatud, paikneb abstsess bukaalse aponeuroosi ja põselihase vahel. Abstsessi edukat ravi saab saavutada kas naha avamisega mööda põletikulise punni alumist serva või suuõõne küljelt, kuid mädakoopa drenaažiga toru kaudu.
Kirurgi hilise pöördumise korral laieneb protsess reeglina selle lokaliseerimise kiudude kõikidele kihtidele ja sageli on vaja abstsess avada nii läbi limaskesta kui ka läbi naha, vastavalt tüübile. vastuavamine.
Submandibulaarse kolmnurga abstsessid ja flegmon.
Submandibulaarse kolmnurga anatoomilised piirid on alalõualuu keha alumine serv, digastrilise lihase eesmine ja tagumine kõht, ülemine sein on ülalõualihas, mis on kaetud oma fastsia sügava lehega, alumine sein on oma kaela sidekirme pindmine leht. Seda ruumi täitev kude sisaldab submandibulaarset süljenääret, näoarterit, eesmist näoveeni ja lümfisõlme.
Submandibulaarne rakuruum piki submandibulaarse süljenäärme kanalit ja selle lisasagara, mis asub piki Whartoni kanalit, suhtleb submentaalse rakuruumiga.
Submandibulaarses kolmnurgas tungib infektsioon tarkusehamba raske purskega põletikukolde piirkonnast, samuti alumiste purihammaste ja premolaaride periapikaalsetest fookustest. Mõõduka raskusega kliiniline kulg, aga kui abstsess levib naaberrakuruumidesse, siis patsiendi seisund halveneb. I-II astme põletikuline kontraktuur, neelamine on mõnevõrra valulik, põletikuline reaktsioon suupõhja piirkonnas pole peaaegu kindlaks tehtud.
Lisaks märgistatud rakulistele ruumidele esineb abstsessi levikut sageli perifarüngeaalses ruumis ja kaelal.
Submandibulaarse kolmnurga flegmoni kirurgiline avamine tehakse sisselõikega naha küljelt, 2 cm kaugusel alalõualuu servast Naha, nahaaluse koe, nahaaluse lihase ja enda fastsia välislehe dissekteerimisega. kaelast avatakse abstsess, tehakse digitaalne revisjon, et ühendada kõik olemasolevad abstsessi triibud ja kangused ühte ühisesse õõnsusse.
Näoarteri ja eesmise näoveeni kahjustuste vältimiseks ei tohi operatsiooni ajal kudede lahkamisel läheneda skalpelliga alalõua keha luule, mille servast üle need veresooned piki rindkere visatakse. mälumislihase enda eesmine piir. Ja üldiselt, et vältida veresoonte ootamatuid kahjustusi mis tahes lokaliseerimisega flegmoni avanemise ajal, tuleb operatsioon läbi viia, järgides kõiki klassikalise kirurgia reegleid: kudede kihtide lahkamine, võttes arvesse iseärasusi. selle piirkonna kirurgilise anatoomia kohta, haava servade kohustuslik lahjendamine konksudega, veresoonte ligeerimine operatsiooni ajal, haava ahenemise vältimine süvenemisel.
Haava servade piisava lõhenemise korral saab submandibulaarse piirkonna abstsessi drenaaži teha kahe kummitoruga, mille ümber saab 1. päeval lõdvalt torgata naatriumkloriidi hüpertoonilise lahusega niisutatud marlitampooni.
Pterygo-lõualuu ruumi flegmon. Pterygo-lõualuu ruumi anatoomilised piirid on: alalõua haru, mediaalne pterigoidlihas; ülalt - külgmine pterigoidlihas, kaetud interptügoidse fastsiaga; ees - pterygo-lõualuu õmblus, mille külge on kinnitatud põselihas; pterigo-lõualuu ruumi kiu taga läheb üle lõualuu fossa kiudu, kus asub parotiidne süljenääre.
Lisaks alalõualuu lohule toimub side perifarüngeaalse ruumi, infratemporaalse ja pterygopalatine fossae, põse rasvkoega ning poolkuu-sälgu kaudu närimisruumiga.
Pterigo-lõualuu ruum on kitsas vahe, kus võib tekkida märkimisväärne eksudaadi pinge, mistõttu enne mäda levikut naaberrakuruumidesse on haiguse peamisteks sümptomiteks II-III astme põletikuline kontraktuur, mis on tingitud mediaalne pterigoidlihas põletikulises protsessis ja intensiivne pidev valu kompressioonieksudaadi ja siit läbiva alveolaarnärvi infiltraadi tagajärjel. Muutused närvis võivad olla nii sügavad, et mõnikord tekib huule ja lõua vastavas pooles paresteesia (Vincenti sümptom), mis raskendab flegmoni ja alalõua osteomüeliidi eristamist.
Haiguse esimestel päevadel ei esine näos täiesti objektiivseid väliseid muutusi, kuna abstsessi ja pindmiste kudede vahel on alalõua haru. Diagnoosi aitab selgitada soolapunkt, mis asub alumise lõualuu nurga sisepinnal mediaalse pterigoidlihase kõõluse luu külge kinnitumise piirkonnas. Selles kohas arenenud protsessiga on tunda turset.
Teiseks patognomooniliseks sümptomiks on paistetus, mõnikord turse ja hüperemia pterigo-alalõualuu voldi piirkonnas (joonis 4).
Pterygo-maxillary ruumi flegmoni kirurgiline avamine tehakse submandibulaarses piirkonnas naha küljelt sisselõikega, mis piirneb alalõualuu nurga all, taandudes luu servast 2 cm.Kõõluse osa. mediaalsest pterigoidlihasest lõigatakse skalpelliga ära, rakuruumi sissepääsu servad lükatakse hemostaatilise klambriga nürilt lahku. Lihaste alt väljub surve all mädane eksudaat, õõnsusse sisestatakse kummist väljalasketoru.
Perifarüngeaalse ruumi flegmon. Perifarüngeaalse ruumi anatoomilised piirid on: sisesein - neelu külgsein; välissein on sisemine pterygoid lihas ja interptügoidne sidekirme, ees, mõlemad külgseinad lähenevad ja kasvavad kokku terava nurga all pterygo-maxillary õmblusega; tagumise piiri moodustavad prevertebraalse sidekirme külgmised kannukad, mis viivad neelu seinani. Neelu aponeuroosiga kaetud stüloidprotsessist (ryolani kimp) ulatuvad lihased moodustavad Jonesque'i diafragma, mis jagab perifarüngeaalse rakuruumi esi- ja tagaosaks.
Seega on näidatud aponeuroosi takistuseks, mis takistab mäda tungimist ruumi esiosast tagumisse osasse, kust läbib kaela neurovaskulaarne kimp.
Abstsessi läbimurde korral ruumi tagumisse ossa on otsene oht selle levimiseks mööda veresoonte ja närvide ümber olevat kiudu kuni eesmise mediastiinumini. Perifarüngeaalse ruumi esiosal on vaba side mitmete ümbritsevate rakuliste moodustistega: infratemporaalne ja retrolõualuu lohk, pterigo-lõualuu ruum, suupõhja ülemine osa ja keelejuur piki stülohüoidseid ja stülohüoidseid lihaseid; kõrvasüljenäärme säng koos neelukannusega ulatub läbi selle fastsiaalse ümbrise sisemise voldiku ovaalse avause samuti otse perifarüngeaalse ruumi esiossa (joon. 5, 6, 7).
Suur hulk parafarüngeaalse koe sõnumeid ümbritsevate rakuruumidega on selle sagedase kaasamise põhjuseks mädase protsessi piirkonda, samas kui primaarne flegmoon esineb siin harva.
Perifarüngeaalse ruumi flegmoni kliiniline kulg kohe alguses ei ole raske, kuna selle sisesein on elastne, mille tõttu eksudaadi pinge on ebaoluline, I-II astme põletikuline kontraktuur. Kui mäda levib allapoole suupõhja ja kaela, suureneb valu ja neelamishäire tõttu kiiresti haigusseisundi raskus. Patsiendi seisundi tõsidust raskendab epiglottise aluse kaasamine protsessi, millega kaasnevad hingamisraskuste tunnused.
Flegmooni paiksel diagnoosimisel on oluline neelu külgseina uurimine: erinevalt pterigo-lõualuu ruumi flegmonist on valu selles lokalisatsioonis vähem intensiivne ja esineb väljendunud valulik neelu külgseina turse. neelu. Limaskest on hüpereemiline, pehme suulae nihkub infiltraadiga tervele küljele.
Perifarüngeaalse ruumi abstsessi kirurgiline avamine algfaasis tehakse intraoraalse sisselõikega, mis kulgeb pterygo-maxillary voldist mõnevõrra mediaalselt ja tagant, kuded lõigatakse 7-8 mm sügavusele ja seejärel kihistatakse tömbi abil. hemostaatiline klamber, mis kleepub mediaalse pterigoidlihase sisepinnale, kuni tekib mäda. Drenaažina kasutatakse kummist riba.
Perifarüngeaalse ruumi flegmoniga, mis on levinud allapoole (alla alalõualuu hambumustaset), muutub abstsessi intraoraalne avamine ebaefektiivseks, mistõttu on vaja kohe kasutada sisselõiget submandibulaarse kolmnurga küljelt lähemale. alalõua nurga alla. Pärast naha, nahaaluse koe, pindmise sidekirme, nahaaluse lihase ja kaela enda fastsia välislehe dissektsiooni leitakse mediaalse pterigoidlihase sisepind ja kude kihistatakse seda mööda nüri, kuni tekib mäda. Seda näo-lõualuu piirkonna abstsesside avamise meetodit võib nimetada universaalseks, kuna submandibulaarse kolmnurga küljelt on võimalik üle vaadata pterigo-lõualuu, perifarüngeaalne ja submasseetiline rakuruum, suupõhja ülemine ja alumine osa, keelejuur, infratemporaalne ja selle kaudu ajutised ja pterygopalatine süvendid. Selle meetodi mitmekülgsus seisneb ka selles, et kui abstsess levib pärast avanemist teise ruumi, sealhulgas kaela, saab sisselõiget sobivas suunas laiendada. Hajus flegmoni puhul tehakse sisselõige alati näo-lõualuu piirkonna mis tahes rakulise ruumi abstsessi tasemest allapoole.
Pärast abstsessi digitaalset läbivaatamist ja kõigi selle kannuste ühendamist drenaaži jaoks ühte ühisesse õõnsusse sisestatakse esimesel päeval toru ja lahtine ensüümilahuses niisutatud marli tampoon. Tampoon eemaldatakse järgmisel päeval, jättes 1-2 toru.
Submassiaalse ruumi abstsessid ja flegmoonid. Submassikulaarse ruumi anatoomilised piirid on: õige mälumislihase sisepind, alalõualuu haru välispind, alalõualuu nurga serv, põskkoopa luu ja põskvõlv. Submassikulaarne ruum suhtleb temporaalsete ja retromandibulaarsete lohkudega ning eesmises piirkonnas bukaalse rasvapadjaga. Need teated tekivad seoses mälumislihast katva kõrvasülje-närimisaponeuroosi mittetäieliku liitumisega alalõua haru eesmise ja tagumise servaga.
Submassulaarse ruumi flegmoni kliiniline kulg ei ole reeglina raske, kuna abstsess ei levi pikka aega naaberrakuruumidesse. Peamised sümptomid on abstsessi iseloomulik piiritlemine mälumislihase piiride järgi, eriti piki põskkoore ja alalõua nurga serva, II-III astme põletikuline kontraktuur. Ruum on kinnine, järeleandmatute seintega, seetõttu ilmnevad algusest peale lõhkeva iseloomuga valud. Samal ajal on mäda olemasolu lihase all võimalik kindlaks teha ainult punktsiooniga, kuna kõikumist palpatsiooniga ei tunneta.
Abstsessi kirurgilise avamise aegne sisselõige tehakse paralleelselt lõualuu nurga servaga, eemaldudes sellest 2 cm.Lõikatakse nahk, nahaalune kude, fastsia ja nahaalune lihas. Närimislihase enda kõõlusekinnitus lõigatakse luu küljest 2 cm ulatuses ära, selle alla torgatud klambriga kooritakse lihas nüri ära, abstsessi õõnsus tühjendatakse kummitoruga.
Parotiidse süljenäärme piirkonna abstsessid ja flegmoon ja retromaxillary fossa. Retrolõualuu lohu anatoomilised piirid on: alalõua haru tagumine serv ja mediaalne pterigoidlihas, mastoidprotsessi ja sellest ulatuva sternocleidomastoid lihase taga; sisemine piir koosneb stüloidsest protsessist ja sellest ulatuvast Riolani kimbu lihastest, peal - kuulmekäik, väljast - parotid-närimisfastsia.
Parotiidne süljenääre asub retromaxillary fossa. Retromandibulaarsel piirkonnal on side mitmete ümbritsevate rakuliste ruumidega: parafarüngeaalne, submasterior, pterygo-maxillary ja infratemporaalne lohk.
Nakkus tungib retromandibulaarsesse rakuruumi kas loetletud piirkondadest või otse alalõualuu molaaride põletikukollete piirkonnast.
Flegmoni kliinilise kulgemise raskusaste sõltub abstsessi levimusest naaberpiirkondades, eriti parafarüngeaalses ruumis. Haiguse algperioodil ilmneb tihe valutu turse, mis hõivab kogu lohu. Sel perioodil ei ole flegmoni mumpsist lihtne eristada. Hoolikalt kogutud anamnees, erituskanali seisund ja kanalist eralduva sülje iseloom aitavad õigesti hinnata nääre seisundit. Mediaalse pterigoidlihase seisund on oluline: parotiidi korral on põletikuline kontraktuur vähem väljendunud kui flegmoni puhul.
Flegmoni kirurgiline avamine tehakse välimise vertikaalse sisselõikega, mis on paralleelne alalõua haru tagumise servaga ja olenevalt abstsessi levimusest kaasatakse lõualuu nurk. Tühjendage õõnsus kummist toruga. Kui abstsess levib perifarüngeaalsesse ruumi, jätkatakse sisselõiget allapoole, piirnedes lõualuu nurgaga üleminekuga submandibulaarsele kolmnurgale ja pärast õõnsuse põhjalikku digitaalset läbivaatamist tehakse päeva jooksul drenaaž.
Keemise põhjused lõual
Furunkul on karvanääpsu, rasunäärme ja ümbritsevate pehmete kudede mädane põletik. Keetmise põhjus on stafülokoki või streptokoki infektsioon, patogeensed bakterid hakkavad aktiivselt paljunema ja mõjutavad epidermist koos immuunsuse järsu langusega, krooniliste haiguste ägenemisega, ainevahetushäiretega, dermatiidiga.
Kõige sagedamini tekib meestel lõua furunkel raseerimise ajal sagedase nahavigastuse, kätega hõõrumise ja liigse higistamise tõttu.
Patoloogia põhjused
On teada, et epidermise pinnal elab suur hulk baktereid, mis tervel inimesel ei põhjusta haiguste teket. Immuunsüsteemi reaktiivsuse vähenemisega, luues kõrge õhuniiskuse tingimused, hakkavad patogeensed mikroorganismid aktiivselt paljunema, tungima rasunäärmete suudmetesse, põhjustades juuksefolliikuli ja ümbritsevate kudede põletikku.
Furunkel lõual võib ilmneda järgmistel põhjustel:
- näo hüperhidroos;
- onkoloogilised haigused;
- hormonaalsete ravimite, immunosupressantide, tsütostaatikumide pikaajaline kasutamine;
- ülekaalulisus;
- diabeet;
- tasakaalustamata toitumine;
- hormonaalne tasakaalutus, androgeenide taseme tõus veres;
- vitamiinide puudumine kehas;
- halb hügieen;
- lõua naha sagedane trauma;
- töö ohtlikus tootmises, mis nõuab kokkupuudet tolmu, määrdeõlidega;
- näo dermatiit;
- krooniliste haiguste ägenemine.
Immuunsuse järsk nõrgenemine on täheldatud HIV-nakkusega inimestel, kiiritus- või keemiaravi läbinud inimestel. Ülemäärast rasu tootmist täheldatakse meeste ja naiste testosterooni taseme tõusuga. Viskoosne saladus on suurepärane toitainekeskkond stafülokokkide jaoks ja aitab kaasa suu ummistumisele, põletikulise protsessi tekkele, mädanemisele.
Sümptomid ja küpsemise etapid
Keetmine lõual algstaadiumis näeb välja nagu punane, valulik, tihe koht, mis kiiresti suureneb, paisub. Mõni päev hiljem moodustub infiltraadi keskele valge mädapea, mis koosneb surnud nekrootilistest kudedest. Keetmise küpsedes nahk lõhkeb ja mädane sisu lekib välja. Pärast seda tunneb inimene end paremini, kuded hakkavad paranema. Kui keetmine oli suur, võib selle asemele jääda arm.
Patsientide üldised kaebused:
- valulikkus ja põletustunne infiltratsiooni piirkonnas;
- peavalu, mida süvendab pea kallutamine, äkilised liigutused, söömise ajal;
- kosmeetiline defekt, näo asümmeetria;
- üldine nõrkus;
- kehatemperatuuri tõus kuni 38 °.
Mitmeid paise lõual nimetatakse karbunkuliteks. Selle haigusvormiga muutub mitu folliikulit korraga põletikuliseks, nad võivad ühineda üheks suureks fookuseks, neil on mitu varda.
Chirya arenguetapid:
- Infiltratiivset vormi iseloomustab punase turse laigu tekkimine juuste ümber. Kahjustatud ala suurus võib ulatuda 3 cm läbimõõduni, palpeerimisel on nahk kõva, valulik, inimene tunneb ebameeldivat kipitust, põletustunnet.
- Mädane staadium tekib 3-4 päeva pärast esimeste keetmisnähtude ilmnemist. Hüpereemilise koha keskosas moodustub mädane tuum, mille pea on läbi hõrenenud naha selgelt nähtav. Infiltraat omandab koonilise kuju, tõuseb ümbritsevate kudede kohal. Pärast küpsemist tekib epidermise perforatsioon, mäda voolab välja.
- Regenereerimise etapp toimub pärast nekrootiliste masside tagasilükkamist. Patsiendi halb enesetunne kaovad, valulikkus, turse vähenevad, algab haavade paranemine.
Te ei saa proovida lõua keemist üksinda välja pigistada. Kuna näol on palju vere- ja lümfisooneid, võib mäda kergesti siseneda süsteemsesse vereringesse ja provotseerida tõsiste tüsistuste teket.
Ravi
Haigla tingimustes on vaja ravida mis tahes keemist näol. Koduse ekstrusiooni korral on suur oht kudede sekundaarseks nakatumiseks, närvilõpmete kahjustuseks, nahaaluste abstsesside, flegmoni, lümfadeniidi ja isegi sepsise tekkeks.
Infiltratsiooni staadiumis piisab, kui ravida abstsessi antiseptiliste lahustega (kloorheksidiin, furatsiliin), teha kompresse Ichthyol, Vishnevsky salviga, mis kiirendab keemise küpsemist. Nekrootilise pustuli moodustamisel aitab salitsüülhappe kasutamine abstsessi kiiresti avada. Mõnel juhul on vajalik kirurgiline ravi, dermis lõigatakse skalpelliga ja paigaldatakse õhuke kummist äravool.
Pärast perforatsiooni eemaldab arst ettevaatlikult varda ja loputab haava, seejärel asetab lahtise sideme hüpertoonilise naatriumkloriidi lahusega, asetab turundad Metüüluratsiiliga. Kui nekrootiliste masside väljutamine on raskendatud, kasutatakse proteolüütilisi ensüüme: trüpsiini, kümotrüpsiini.
Kui keeb sageli uuesti, on ette nähtud füsioteraapia: ultraviolettkiirgus, laseriga kokkupuude. Patsientidele määratakse immunomodulaatorid (Immudon, T-aktiviin), vitamiinikompleksid (Vitrum, Milgamma), antistafülokoki immunoglobuliin.
Kui näole tekib keetmine, on antibiootikumravi kohustuslik.
Määrake penitsilliini rühma ravimid, tsefalosporiinid, tetratsükliinid. Võite võtta ravimeid tablettide või intramuskulaarsete süstide kujul. Ravikuur on 5-7 päeva.
Kui keemise põhjuseks on kaasuvad siseorganite haigused, siis koos abstsessi likvideerimisega tuleks läbi viia põhihaiguse ravi, vastasel juhul tekivad keemised uuesti.
Salvid välispidiseks kasutamiseks
Keetmise kohalikku ravi saab läbi viia salvidega:
Mõjutatud piirkonna kompressideks kasutatakse ravimeid, neid soovitatakse panna mädase staadiumis. Geelide aktiivsed komponendid tapavad patogeenset mikrofloorat, kõrvaldavad tüsistuste ohu.
Ihtiooli salv ja Vishnevski liniment kiirendavad keemise küpsemist, leevendavad turset. Selliseid vahendeid kasutatakse infiltratsiooni etapis kuni keema avamiseni. Dimeksiidiga kompressid aitavad kõrvaldada tugevat valu ja vähendada turset.
Ravi ajal on soovitatav piirata maiustuste, rikkalike küpsetiste kasutamist, eelistada värskeid köögivilju, puuvilju, piimatooteid. See on vajalik selleks, et vähendada organismis süsivesikute hulka, mis on heaks kasvulavaks bakteritele.
Mu abikaasal on väga probleemne nahk. Pärast raseerimist pidev ärritus ja akne. Hiljuti hüppas mu lõuale furunkel. Teda raviti Eloni salviga, nagu arst oli määranud. Ta määris salvi keemiseni ja kattis sidemega. Aitas väga hästi mäda välja tõmmata. Sõna otseses mõttes kolmandal päeval paisus.
Saidil olev teave on esitatud ainult informatiivsel eesmärgil, see ei väida, et see on viide ja meditsiiniline täpsus ning see ei ole tegevusjuhend. Ärge ise ravige. Konsulteerige oma arstiga.
Sügomaatilise piirkonna subkutaanne abstsess. Abstsess, lõua flegmon
Sügomaatilise piirkonna subkutaanne abstsess
Subperiosteaalse zygomaatilise piirkonna abstsessi avamine intraoraalse juurdepääsu kaudu:
a - limaskesta sisselõige; b - abstsessi avamine (Solovjovi M.M., Bolšakov O.P. järgi)
Nahaaluse flegmoni, nasolaabiaalse piirkonna abstsessi korral tehakse sisselõige piki nasolaabiaalset voldit.
Abstsess, lõua flegmon
Kõik kirurgiainstrumendid saab kokku panna komplektidesse, mis võimaldavad teha tüüpilisi kirurgilisi protseduure. Opereeriva õe pillilaual peaksid olema “ühendusinstrumendid” - s.t. need, millega töötab ainult opereeriv õde: käärid, väikesed anatoomilised pintsetid jne.
EKG analüüsi muutuste vigadeta tõlgendamiseks on vaja järgida allpool toodud dekodeerimise skeemi.
Patoloogiliste protsesside leevenduse või lokaliseerimise tunnuste kirjeldamise mugavuse huvides eristatakse tinglikult 5 hambakrooni pinda.
Video sanatooriumist Hunguest Helios Hotel Anna, Heviz, Ungari
Ainult arst saab sisekonsultatsiooni käigus diagnoosida ja ravi määrata.
Teadus- ja meditsiiniuudised täiskasvanute ja laste haiguste ravist ja ennetamisest.
Väliskliinikud, haiglad ja kuurordid – läbivaatus ja taastusravi välismaal.
Saidi materjalide kasutamisel on aktiivne viide kohustuslik.
Lõualuu abstsess on ohtlik põletikuline haigus
"Lõualuu abstsessi" diagnoos pole sugugi meeldiv. Ja kui arst pani selle teile, siis tõenäoliselt on ravi juba tehtud ja ettevaatusabinõud võetud. Kui kahtlustate ainult seda tüüpi suuhaigust, soovitame teil seda artiklit lugeda. Sellest saate teada mitte ainult sellest, mis on lõualuu abstsess, vaid ka selle kohta, kuidas ülemise lõualuu abstsess erineb alumisest lõualuust, kuidas seda hambakliinikus ravitakse ja kuidas seda ei tohiks kodus ravida. ja milliseid meetmeid võtta, et tulevikus sarnast probleemi vältida.
Enamik patsiente läheb hambaarsti juurde hambavalu või mõne muu hammastega seotud probleemi tõttu, kuid nad pole hambaravis ainsad raviobjektid. Fakt on see, et näo-lõualuu piirkond on võimeline esitama palju ebameeldivaid üllatusi, mis on seotud suuõõne kaela, limaskestade ja pehmete kudede haigustega. Teil võib tekkida põletikuline protsess, mida on raske hammastega siduda, kuid need võivad olla haiguse tõenäoliseks põhjuseks. Seega, teades eelnevalt põletikuliste protsesside tunnuseid, saate olukorrale õigeaegselt reageerida ja mitte viia haigust kroonilisse vormi, pöördudes ravi saamiseks spetsialisti poole.
Põhjused
Kõige tõenäolisem lõualuu abstsessi põhjus on mehaaniline kahjustus, trauma või periodontaalsed taskud (lõhed hamba ja igeme vahel, mis võivad nakatuda). Abstsessi võib põhjustada iga infektsioon, mis on kahjustatud piirkonda sattunud nii väljastpoolt kui ka keha vereringe kaudu. Kui patsiendil on krooniline tonsilliit, võivad põletiku põhjuseks olla streptokokid ja stafülokokid, mis pidevalt paljunevad hüpertrofeerunud palatine mandlites. Sellisel juhul soovitatakse patsiendil mitte ainult ravida abstsessi ennast ja suuõõne kahjustatud pehmeid kudesid, vaid ka eemaldada mandlid, kui nende ravi pole võimalik. Vastasel juhul võib infektsioon korduda.
Sümptomid ja märgid
Põletikulise protsessi olemasolu kindlakstegemiseks piisab, kui teada mitmeid sellele haigusele omaseid tavalisi märke:
- püsivad tugevad peavalud, üldine halb enesetunne, külmavärinad;
- mõnel juhul kehatemperatuuri tõus, eriti põletikulise piirkonna hüperemia;
- leukotsütoos;
- fluktuatsiooni (mäda kogunemine) esinemine limaskesta all väikese punetava turse näol.
Ülaltoodud märkide ilmnemisel soovitatakse patsiendil viivitamatult pöörduda arsti poole, et saada kiiret ravi, vastasel juhul võib põletik intensiivistuda, levida naaberpiirkondadesse, areneda raskemateks haigusteks või põhjustada hingamissüsteemi tüsistusi.
Inimese lõualuu ülemise ja alumise osa olemasolu põhjal võib need põletikulised protsessid jagada kahte tüüpi: alalõualuu abstsess (samale tüübile võib omistada ka submandibulaarse abstsessi, kuna nende allikad päritolu on sama) ja ülemine lõualuu.
Maxillaar abstsess
Kõige tavalisem nakkusallikas on ülemised tarkusehambad. Põhjustab raskusi suu avamisel ja neelamisel.
Mandibulaarne abstsess
Kõige sagedamini levib infektsioon alumistest suurtest purihammastest (purihambad ja eespurihambad). Patsiendi kaebused on enamasti seotud valuga närimisel ja neelamisel.
Submandibulaarset abstsessi iseloomustab visuaalselt märgatav ja valulik turse submandibulaarses kolmnurgas ning näo kuju võib olla moonutatud.
Ravi ja ennetamine
Lõualuu abstsessi ravi seisneb abstsessi avamises ja vedeliku ärajuhtimises, mille järel kahjustatud piirkond desinfitseeritakse. Kõrge temperatuuri korral määratakse patsiendile antibiootikumid, immuunseisundi üldise nõrgenemisega - immunomoduleerivad ravimid, arst annab ka soovitusi valuvaigistite võtmiseks. Harvadel juhtudel on operatsioonijärgse sisselõike paremaks paranemiseks ette nähtud füsioteraapia protseduurid, UVI.
Seda tüüpi põletike ennetamiseks on soovitatav käia hambaarsti juures iga poole aasta tagant, õigeaegselt ravida parodonditaskud, pidada kinni säästvast vitamiinidega rikastatud dieedist ning kasutada ka sobivaid ravivaid hambapastasid.
Mõned alternatiivmeditsiini pooldajad usuvad, et ülaltoodud näo-lõualuu piirkonna põletikke saab kergesti ravida ilma operatsioonita. Muidugi on võimalus, et abstsess avaneb iseenesest, kuid kui seda ei puhastata ning surnud osakeste ja patogeensete bakterite jääke haavast ei eemaldata, on ägeda seisundi tekkimise tõenäosus suur. krooniline või flegmoon, samuti keha mürgistus lagunemisproduktidega, mis on jäänud töötlemata abstsessi.
Näo-lõualuu piirkonna abstsess tekib näonaha, suu limaskesta, huulte, nina, silmalaugude kahjustuse või põletiku tõttu. Harvemini tekivad abstsessid nakkuse leviku tõttu odontogeensest fookusest. Abstsesside ravi puudumisel algab mädane lagunemine ja külgnevate kudede mädane sulandumine.
Etioloogia ja patogenees. Abstsessi põhjustab streptokoki ja stafülokoki mikrofloora, kõige sagedasem põhjus on hambahaigus ja põletik näo-lõualuu tsoonis. Furunkuloos, tonsilliit, krooniline tonsilliit on raskendatud ülalõua abstsessidega. Naha ja limaskestade kahjustused suu piirkonnas, infektsioon hambaravi protseduuride ajal võivad esile kutsuda ülalõualuu tsooni abstsessi.
Sepsise tüübi järgi kulgevad üldised nakkushaigused, mis on põhjustatud mikroorganismide vere ja lümfi kaudu leviku tagajärjel, põhjustavad erinevates organites ja kudedes hulgipaiseid, sealhulgas lõualuu tsooni abstsessi.
Näo trauma tõttu võib tekkida näo-lõualuu piirkonna abstsess. Sõjaliste operatsioonide ja loodusõnnetuste ajal on esmaabi puudumise tõttu lõualuude nihestused ja luumurrud sageli komplitseeritud abstsessidega.
Perioapilised ja perikoronaalsed põletikukolded ja periodontaalsed taskud ägenemise ajal võivad luu resorptsiooni tõttu esile kutsuda lõualuu abstsessi.
kliiniline pilt. Abstsessi tekkele eelneb hambavalu nagu parodontiidi puhul. Kahjustatud piirkonna hammustamine suurendab valu. Lisaks ühineb tihe turse valuliku tihendi moodustumisega. Limaskesta all tekkiva abstsessi korral on iseloomulik ere hüpereemia ja kahjustatud fookuse väljaulatuvus. Mõnikord täheldatakse näo asümmeetriat.
Ravi puudumisel halveneb patsiendi üldine seisund: kehatemperatuur tõuseb, toidust keeldutakse. Pärast abstsessi spontaanset avanemist valu taandub, näo kontuurid omandavad normaalsed piirjooned, üldine tervislik seisund stabiliseerub. Kuid suuõõne mikroorganismide jaoks soodsate tingimuste tõttu muutub protsess krooniliseks, nii et selle spontaanne avanemine ei näita paranemist. Immuunsüsteemi lühiajalise nõrgenemise korral süvenevad perimaksillaarsed abstsessid. Võimalik on krooniline mädanemine fistulaalsetest käikudest, sellega kaasneb halb hingeõhk ja mädaste masside allaneelamine. Keha sensibiliseeritakse lagunemisproduktidega, ägenevad allergilised haigused.
Suupõhja abstsessidele on iseloomulik hüpereemia sublingvaalses tsoonis koos infiltraadi kiire moodustumisega. Vestlus ja söömine muutuvad teravalt valulikuks, täheldatakse hüpersalivatsiooni. Keele liikuvus väheneb, see tõuseb veidi ülespoole, et mitte puutuda kokku tekkiva abstsessiga. Turse suurenedes üldine seisund halveneb. Spontaanse avanemisega levib mäda perifarüngeaalsesse piirkonda ja kaela, mis põhjustab sekundaarsete mädasete fookuste tekkimist.
Suulae abstsess tekib sageli ülemise teise lõikehamba, koerte ja teise premolaari parodontiidi tüsistusena. Abstsessi moodustumise ajal esineb kõvasuulae hüperemia ja valulikkus, pärast punnitamist muutub valu intensiivsemaks, toidu tarbimine on raskendatud. Spontaanse avanemise korral levib mädane sisu kogu kõvasuulae piirkonda koos palatianplaadi osteomüeliidi tekkega.
Kui tekib põseabstsess, siis olenevalt asukohast ja sügavusest võib turse ja punetus olla rohkem väljendunud suu limaskesta välisküljel või küljel. Fookuse valulikkus on mõõdukas, näolihaste tööga valu intensiivistub. Üldine seisund praktiliselt ei kannata, kuid põse mädanik on ohtlik, levides näo naaberosadele juba enne abstsessi avanemist.
Keele abstsess algab keele paksuse valulikkusega, keele maht suureneb, muutub passiivseks. Kõne, toidu närimine ja neelamine on teravalt raske ja valus. Mõnikord võib abstsessiga tekkida lämbumistunne.
Põletiku fookuses moodustub infiltraat, mille piirkonnas nahk või limaskest on hüpereemiline, pinges. Kõikumine määratakse infiltraadi keskel. Muutunud kudede piirid on selgelt määratletud. Sageli paisub nahk või limaskest abstsessi piirkonnas pinnast kõrgemale.
Õige prognoosi ja õigeaegse järgneva ravi jaoks on vaja eristada abstsessi furunkulist, abstsesseerivast lümfadeniidist ja mädanevast ateroomist või kaasasündinud tsüstist.
Ravi. Vanemate vanuserühmade laste näo pindmised abstsessid saab avada kohaliku tuimestuse all. Tuleb meeles pidada, et põletikuliste kudede infiltratsioon anesteetikumiga põhjustab tugevat valu. Sügavad kudede abstsessid ja abstsessid nooremate vanuserühmade lastel tuleb avada üldnarkoosis. On vaja hoolikalt hinnata abstsessi topograafiat ümbritsevate kudede suhtes, kuna väljendunud reaktiivne turse ja rasvkoe rohkus "maskivad" abstsessi tegeliku asukoha. Lõikekoha õigeks valikuks tuleb seda tegurit arvesse võtta. Abstsessi olemasolul ei tohiks sisselõike sügavus ületada naha paksust. Järgnev abstsessi avanemine saavutatakse "Mosquito" tüüpi suletud klambri nihutamisega abstsessi õõnsusse. Pärast esimese mädaosa ilmumist liigutatakse klambri lõuad lahku ja õõnsus tühjendatakse. Viimasesse viiakse drenaaž.
Põletikulise mädase fookuse moodustumine näo lõualuu tsooni kudedes. See väljendub naha lokaalses turses, punetuses ja fluktuatsioonis (turses) põletikukolde kohal, näo asümmeetrias, neelamisraskustes ja valus, joobeseisundis. See võib areneda difuusseks põletikuks - flegmoniks, kaasates perifarüngeaalse ja infraorbitaalse piirkonna, kaela protsessi. Ravi on alati kirurgiline – abstsessiõõne avamine ja tühjendamine.
Üldine informatsioon
- See on näo-lõualuu tsooni kudede mädapõletiku piiratud fookus. Abstsesside ravi puudumisel algab mädane lagunemine ja külgnevate kudede mädane sulandumine.
Lõualuu abstsessi põhjused
Abstsessi põhjustab streptokoki ja stafülokoki mikrofloora, kõige sagedasem põhjus on hambahaigus ja põletik näo-lõualuu tsoonis. Furunkuloos, tonsilliit, krooniline tonsilliit on raskendatud ülalõua abstsessidega. Naha ja limaskestade kahjustused suu piirkonnas, infektsioon hambaravi protseduuride ajal võivad esile kutsuda ülalõualuu tsooni abstsessi.
Sepsise tüübi järgi kulgevad üldised nakkushaigused, mis on põhjustatud mikroorganismide vere ja lümfi kaudu leviku tagajärjel, põhjustavad erinevates organites ja kudedes hulgipaiseid, sealhulgas lõualuu tsooni abstsessi. Näotrauma tõttu võib tekkida ülalõualuu tsooni abstsess. Sõjaliste operatsioonide ja loodusõnnetuste ajal on esmaabi puudumise tõttu lõualuude nihestused ja luumurrud sageli komplitseeritud abstsessidega. Perioapilised ja perikoronaalsed põletikukolded ja periodontaalsed taskud ägenemise ajal võivad luu resorptsiooni tõttu esile kutsuda lõualuu abstsessi.
Lõualuu abstsessi sümptomid
 Abstsessi tekkele eelneb hambavalu nagu parodontiidi puhul. Kahjustatud piirkonna hammustamine suurendab valu. Lisaks ühineb tihe turse valuliku tihendi moodustumisega. Limaskesta all tekkiva abstsessi korral on iseloomulik ere hüpereemia ja kahjustatud fookuse väljaulatuvus. Mõnikord täheldatakse näo asümmeetriat.
Abstsessi tekkele eelneb hambavalu nagu parodontiidi puhul. Kahjustatud piirkonna hammustamine suurendab valu. Lisaks ühineb tihe turse valuliku tihendi moodustumisega. Limaskesta all tekkiva abstsessi korral on iseloomulik ere hüpereemia ja kahjustatud fookuse väljaulatuvus. Mõnikord täheldatakse näo asümmeetriat.
Ravi puudumisel halveneb patsiendi üldine seisund: kehatemperatuur tõuseb, toidust keeldutakse. Pärast abstsessi spontaanset avanemist valu taandub, näo kontuurid omandavad normaalsed piirjooned, üldine tervislik seisund stabiliseerub. Kuid suuõõne mikroorganismide jaoks soodsate tingimuste tõttu muutub protsess krooniliseks, nii et selle spontaanne avanemine ei näita paranemist. Immuunsüsteemi lühiajalise nõrgenemise korral süvenevad perimaksillaarsed abstsessid. Võimalik on krooniline mädanemine fistulaalsetest käikudest, sellega kaasneb halb hingeõhk ja mädaste masside allaneelamine. Keha sensibiliseeritakse lagunemisproduktidega, ägenevad allergilised haigused.
Suupõhja abstsessidele on iseloomulik hüpereemia sublingvaalses tsoonis koos infiltraadi kiire moodustumisega. Vestlus ja söömine muutuvad teravalt valulikuks, täheldatakse hüpersalivatsiooni. Keele liikuvus väheneb, see tõuseb veidi ülespoole, et mitte puutuda kokku tekkiva abstsessiga. Turse suurenedes üldine seisund halveneb. Spontaanse avanemisega levib mäda perifarüngeaalsesse piirkonda ja kaela, mis põhjustab sekundaarsete mädasete fookuste tekkimist.
Suulae abstsess tekib sageli ülemise teise lõikehamba, koerte ja teise premolaari parodontiidi tüsistusena. Abstsessi moodustumise ajal esineb kõvasuulae hüperemia ja valulikkus, pärast punnitamist muutub valu intensiivsemaks, toidu tarbimine on raskendatud. Spontaanse avanemise korral levib mädane sisu kogu kõvasuulae piirkonda koos palatinaalse plaadi osteomüeliidi tekkega.
Kui tekib põseabstsess, siis olenevalt asukohast ja sügavusest võib turse ja punetus olla rohkem väljendunud suu limaskesta välisküljel või küljel. Fookuse valulikkus on mõõdukas, näolihaste tööga valu intensiivistub. Üldine seisund praktiliselt ei kannata, kuid põse mädanik on ohtlik, levides näo naaberosadele juba enne abstsessi avanemist.
Keele abstsess algab keele paksuse valulikkusega, keele maht suureneb, muutub passiivseks. Kõne, toidu närimine ja neelamine on teravalt raske ja valus. Mõnikord võib abstsessiga tekkida lämbumistunne.
Lõualuu abstsessi diagnoosimine ja ravi
Diagnoos tehakse hambaarsti visuaalse kontrolli ja patsiendi kaebuste põhjal. Mõnikord selgub küsitluse käigus, et esinesid näo tsooni keemised, on kroonilised nakkushaigused. Enne arsti külastamist on soovitatav võtta valuvaigisteid, loputada suud antiseptiliste lahustega, antibiootikumide isemanustamine on vastuvõetamatu. Ravi lõppeesmärk on nakkusprotsessi täielik kõrvaldamine ja kahjustatud funktsioonide taastamine võimalikult lühikese aja jooksul.
Ravirežiim sõltub haiguse staadiumist, mikroorganismi virulentsusest ja makroorganismi vastuse omadustest. Lõualuu tsooni abstsesside lokaliseerimine, patsiendi vanus ja kaasuvate haiguste esinemine mõjutavad oluliselt ravi põhimõtteid. Mida keerulisemad on tegurid, seda intensiivsem peaks olema ravi.
Ülalõualuu tsooni abstsesside raviperioodil on soovitatav järgida dieeti, kus on ülekaalus püreesupid ja kartulipuder. Kui toidust keeldutakse pidevalt, kasutavad nad valgulahuste intravenoosset manustamist. Moodustatud abstsessi juuresolekul on näidatud selle ava, millele järgneb õõnsuse äravool. Muudel juhtudel kasutavad nad antibiootikumravi ja ainult siis, kui see on sobimatu, tõstatatakse kirurgilise ravi küsimus.
Antibiootikumid määratakse süstide või tablettide kujul, viiakse läbi täiendav vitamiinravi kuur. Näidatud on immunostimulaatorid ja võõrutusravi. Suu loputamine soojade furatsiliini ja sooda lahustega leevendab turset ja takistab nakkuse levikut. Tugeva valu sündroomi korral kasutatakse valuvaigisteid. Õigeaegselt alustatud kompleksravi korral on prognoos tavaliselt soodne, taastumine toimub 6-14 päeva jooksul.
Submandibulaarse piirkonna flegmon on mädaste ainete kogunemine, mis mõjutab rasvkudet sobivas kohas. Patoloogia areneb üsna kiiresti ja levib luudesse, lihaskoesse ja kõõlustesse. Mõjutatud piirkonnad on kuumad, punetavad, tekitavad vajutamisel valu.
See erineb lihtsast submandibulaarsest piirkonnast piiride spetsiifilise hägustumise ja külgnevate kudede kaasamise poolest.
Patoloogia sordid
Võttes arvesse, kuidas ja mis põhjustel haigus arenes, võib see olla esmane ja sekundaarne. Haiguse esimene variant on iseseisev patoloogia, mis ilmneb patogeensete mikroorganismide allaneelamise tõttu. Bakterid aktiveeruvad nõrgenenud immuunsüsteemi taustal. Haiguse sekundaarne vorm avaldub mäda levimise tagajärjel sisesüsteemide pehmete kudede kaudu abstsessi, lõhkeva keema ja muude kogunemiste tõttu.
Lisaks on submandibulaarse piirkonna flegmon äge ja krooniline. Esimest iseloomustab patsiendi heaolu järsk halvenemine, kehatemperatuuri tõus kuni 40 kraadi. Krooniline patoloogia on loid iseloom ilma ilmsete muutusteta. Samal ajal muutub põletikulise koha pind märgatavalt siniseks ja pakseneb.
Submandibulaarse piirkonna flegmoni kood vastavalt RHK-10 (Rahvusvaheline haiguste klassifikatsioon) - K12.2. Patoloogia on ka sügav ja pealiskaudne. Esimest vormi iseloomustab lähedalasuvate kudede põletik epiteeli kihtide all. Pindmise haiguse korral on kahjustatud lihaste all asuvad pehmed elundid.
Muide, see patoloogia võib areneda mitte ainult lõualuu piirkonnas, vaid ka mis tahes muus kehaosas.
Liigid
Spetsialistid eristavad mitut tüüpi submandibulaarse piirkonna flegmoni:
- Seroosne. See on haiguse esialgne staadium. Eksudaat koguneb vigastatud kohtadesse ja rasvkude imbub. Tselluloos meenutab oma struktuurilt tarretist. Tervete ja kahjustatud kudede vaheline piir pole selge.
- Mädane. Seda etappi eristab histolüüs - kudede sulamise protsess koos mäda moodustumisega tulevikus. Sel juhul muutub eksudaat valkjaks, kollaseks või rohekaks, häguseks. Seal on fistulid ja haavandid. Põletikulise protsessi leviku korral katab patoloogia lihas- ja luukoe, mis on ka hiljem vigastatud.
- Putrefaktiivne. Selle vormiga kaasneb ebameeldiva lõhnaga gaaside teke. Kuded muutuvad lahti, sarnaselt tumedale poolvedelale massile. Mädanenud flegmoniga kaasneb tingimata tõsine joobeseisund.
- Nekrootiline. Selle vormi korral tekivad nekrootilised kolded, mis seejärel sulavad ja lükatakse tagasi. Selle tulemusena tekivad nende asemel haavad. Patoloogia soodsa kulgemise korral eraldatakse põletikuline piirkond ja asetatakse abstsess, mis on kergesti avatav.
- Anaeroobne. See on seroosne haigus, millel on laialt levinud nekrootilised kahjustused. Seda vormi iseloomustab gaasimullide moodustumine. Vigastatud kuded muutuvad halliks, omandavad kohutava lõhna. Vigastatud kohale vajutades on kuulda gaaside mõjul tekkivat krõbinat.
Submandibulaarse piirkonna flegmoni kõik etapid (ülalpool ICD-10 kood) kulgevad ägedalt ja muutuvad sageli pahaloomuliseks.
Patogeen
Patoloogia arengu otsene eeldus on patogeensed mikroorganismid. Haava kaudu lekkides tungivad nad läbi lümfi ja verd, misjärel levivad üle kogu keha. Reeglina muutuvad submandibulaarse piirkonna flegmoni põhjustajateks Staphylococcus aureus ja Streptococcus aureus. Põhjused võivad aga peituda teiste bakterite jõulises aktiivsuses:
- Pseudomonas aeruginosa;
- klostriidid;
- proteus;
- peptokokk;
- coli;
- pneumokokk;
- paratüüfus või difteeriabatsill.
Mikroorganismid sisenevad kudedesse tavaliselt avatud haavade kaudu.
Mõnel juhul tungivad bakterid läbi bioloogiliste vedelike rasvkoesse organismis juba olemasolevast nakkusallikast. Patogeenne fookus võib tekkida tonsilliidi, furunkuloosi, aga ka muude suu-, nina- ja kõrihaiguste taustal.
Tõenäoliselt levib infektsioon läbimurde tõttu lähedalasuvatesse kudedesse.Mõnikord tekib submandibulaarse piirkonna flegmoon pärast erinevate keemiliste ühendite, näiteks petrooleumi või tärpentini, sattumist nahaalusesse koesse.
Etioloogia
Põletikulise nähtuse progresseerumine algab tavaliselt periadeniidi või adeniidiga, palju harvemini nakkuse ülemineku tagajärjel lähedalasuvatest kudedest või alalõua osteomüeliidist. Reeglina on submandibulaarne flegmon eesmiste hammaste odontogeensete infektsioonide tagajärg.
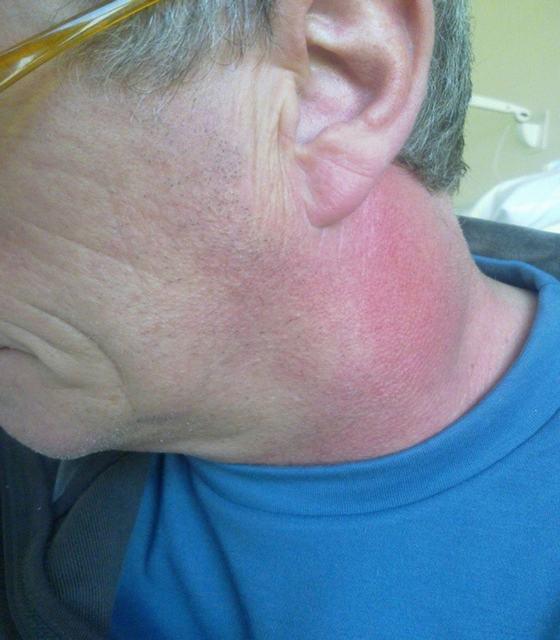
Teisisõnu, mitmesugused hambahaiguste tüsistused on üsna võimelised selle haiguse arengut põhjustama. See on submandibulaarse piirkonna odontogeenne flegm, mida peetakse kõige levinumaks konkreetse asukohaga haiguse tüübiks.
Patoloogia põhjused
Enamasti seostatakse selle väljanägemist tarkusehammaste väljalangemise raskustega või on see periostiidi, lümfadeniidi ja osteomüeliidi keerulise kulgemise tagajärg. Kuid submandibulaarse piirkonna flegmoni põhjuste loetelu ei piirdu sellega. On mitmeid täiendavaid tegureid.
Flegmoni oht suureneb oluliselt, kui inimene kannatab selliste haiguste all:
- tuberkuloos:
- diabeet;
- immuunpuudulikkus;
- vereprobleemid, nagu trombotsütopeenia või aneemia;
- sõltuvus alkoholist või narkootikumidest.
Põletikulise protsessi tunnused
- kehatemperatuuri tõus 39-40 kraadini;
- iiveldus ja oksendamine;
- märgatav letargia, vähenenud jõudlus;
- migreen;
- südame rütmihäired;
- tugev janu;
- mürgistus;
- uriini koguse vähenemine põie tühjendamise ajal.

Kliiniline pilt
Submandibulaarne kolmnurk kaotab oma omadused, tekib valulik turse. Patoloogiline piirkond märgatavalt punetab ja paisub. Mõjutatud piirkonna lähedal asuvad lümfisõlmed suurenevad oluliselt. Ühepoolse patoloogia korral mõjutab see tavaliselt ainult ühte külge. Näiteks vasakul submandibulaarse piirkonna odontogeense flegmoniga patsiendil suureneb lümfisõlm reeglina ainult sellel küljel. Vigastatud koht tundub puutetundlikult kuum, sellel olev epiteel on läikiv. Valusündroomi näidatakse liikumisel.
Patoloogilise seisundi edenedes tekib hüperemia, pinge pidevalt suureneb, nahk lakkab voltima. Palpatsioon muutub iga korraga valusamaks. Tekib külgne turse. Patsiendil on valus suu avada, samal ajal kui lõualuu saab vähendada erineval viisil. Mõnel juhul kaasneb neelamisega ka valu. Suuõõnest tuleb kohutavat lõhna, tekib liigne sülje tootmine. Nägu võib moonduda, kukla ja lõua piirkonnas muutuvad koed punniks. Patsiendi üldise heaolu määrab infektsiooni virulentsus.
Pindmine patoloogia tuvastatakse kergesti. Kvalifitseeritud spetsialist saab seda haigust visuaalse kontrolli käigus kergesti ära tunda. Kuid submandibulaarse piirkonna flegmoni sügavad vormid nõuavad täiendavaid uuringuid:
- radiograafia;
- vigastatud ala punktsioon;
- ultraheliuuring;
- magnetresonants või kompuutertomograafia.

Võimalikud tüsistused
Progresseerudes ja kogu kehas levides võivad patogeensed bakterid põhjustada muid haigusi:
- näod;
- mädane meningiit;
- tromboflebiit;
- vere mürgistus;
- lümfadeniit.
Kui patoloogiline protsess hõlmab lähedalasuvaid kudesid, on kopsud ja liigesed vigastatud, ilmneb osteomüeliit.
Haiguse kõige ohtlikum tagajärg on mädane arteriit. Selle haigusega on kahjustatud veresoonte seinad, mille tagajärjel avaneb ulatuslik verejooks.
Submandibulaarse piirkonna flegmoni ravi
See haigus ähvardab nakatunud inimest surmava tulemusega, seetõttu viiakse ravi läbi eranditult statsionaarsetes tingimustes. Patoloogia algstaadiumis saab patsient ilma kirurgilise sekkumiseta hakkama. Patsiendile, kellel on kinnitatud diagnoos "submandibulaarse piirkonna flegmon", määratakse:
- soojendavad manipulatsioonid infrapunakiirguse, kompresside ja soojenduspatjade abil;
- spetsiaalsed kompressid elavhõbeda salviga, kuid seda meetodit ei saa kasutada UHF-iga.
Kirurgiline sekkumine
Kui põletikulisele kohale on juba tekkinud infiltraat, siis on operatsioon vajalik, eriti patoloogia mädastaadiumis. Sekkumine toimub üldnarkoosis. Arst teeb suure sisselõike, mis hõlmab epiteeli sügavaid ja pindmisi kihte.

Pärast mäda eemaldamist töödeldakse järelejäänud haava vee ja desinfektsioonivahenditega. Drenaaž tehakse torude, kummist gradueerijate ja pooltorude abil. Pärast operatsiooni tunnevad patsiendid end palju paremini.
Pärast manipuleerimisi kantakse haavale kompress Levomekoli salvi ja hüpertoonilise lahusega.
rehabilitatsiooniperiood
Patsiendid peaksid meeles pidama, et kohe pärast operatsiooni ei saa Vishnevski järgi kasutada sidemeid, millele on lisatud tetratsükliini salvi või linimenti. Lõppude lõpuks häirivad need ravimid mäda vajalikku väljavoolu. Kahjustatud rakkude äratõukereaktsiooni kiirendamiseks võite kasutada nekrolüütilisi ravimeid nagu "Terrilitiin" või "Trüpsiin".
Pärast põletikuala sisu eemaldamist kantakse terapeutilised marli sidemed.
Kiiremaks paranemiseks võite võtta Troxevasini salvi või metüüluratsiili. Kohaliku immuunsuse parandamiseks sobivad suurepäraselt rasvased salvid: streptotsiid, süntomütsiin, neomütsiin. Uuesti nakatumise vältimiseks võite kasutada veepõhiseid ravimeid: deoksüdiini salvi või Levosiini.
Patsiendi üldise seisundi leevendamiseks võib kasutada muid raviprotseduure:
- Kudede armistumise kiirendamiseks kasutatakse astelpaju- või kibuvitsaõli, aga ka Troxevasini.
- Juhul, kui haavad on liiga sügavad või ei parane pikka aega, tehakse dermoplastika.
- Ägeda flegmoni korral tuleb patsiendile määrata antibiootikumid, millest sellises olukorras on kõige tõhusamad "erütromütsiin", "gentamütsiin", "tsefuroksiim". Patsient peab neid ravimeid kasutama, kuni põletik täielikult kaob.

- Anaeroobses staadiumis antakse patsiendile
- Kaltsiumkloriidi lahust kasutatakse toksiinide neutraliseerimiseks ja vere happe-aluse tasakaalu stabiliseerimiseks. Seda ainet kasutatakse ka veresoonte toniseerimiseks.
- Südamelihaste töö aktiveerimiseks süstitakse intravenoosselt glükoosilahust.
- Immuunsuse säilitamiseks määratakse patsiendile vitamiinikompleksid nagu Alfavit ja Vitrum.
Ärahoidmine
Sellise ebameeldiva haiguse, nagu submandibulaarse piirkonna flegmoon, arengu vältimiseks on vaja:
- Kõiki lahtisi haavu ravige antiseptikumidega.
- Esimeste patoloogia tunnuste ilmnemisel peate viivitamatult pöörduma dermatoloogi poole.
- Kaks korda aastas peate külastama hambaarsti.
- Vältige naha kokkupuudet kodukeemiaga ja agressiivsete kemikaalide tungimist selle sügavamatesse kihtidesse.